Oleh Alex Hollingsworth, Associate Professor di The Ohio State University, Krzysztof Karbownik, Assistant Professor, Department of Economics di Emory University, Melissa A. Thomasson, Professor of Economics di Miami University, dan Anthony Wray, dan Associate Professor di University Of Southern Denmark. Awalnya diterbitkan di VoxEU.
Angka kematian bayi baik kulit hitam maupun kulit putih di AS telah menurun dalam satu abad terakhir, namun ketimpangan rasial dalam angka kematian bayi bahkan lebih buruk lagi. Kolom ini mempelajari dampak program modernisasi rumah sakit berskala besar di abad ke-20 terhadap kapasitas layanan kesehatan dan hasil kematian, dengan fokus pada ketidaksetaraan ras. Meningkatkan layanan kesehatan mengurangi angka kematian bayi dan mempersempit kesenjangan kematian bayi kulit hitam dan kulit putih hingga seperempatnya. Investasi hemat biaya dalam infrastruktur layanan kesehatan memberikan manfaat yang tidak proporsional kepada kelompok yang secara historis terpinggirkan, memiliki manfaat jangka panjang, dan saling melengkapi, bukan menggantikan, inovasi medis.
Pasal 25 Deklarasi Universal Hak Asasi Manusia menyatakan bahwa “[e]setiap orang berhak atas standar hidup yang memadai untuk kesehatan dan kesejahteraan dirinya dan keluarganya, termasuk … pelayanan kesehatan dan pelayanan sosial yang diperlukan” (Perserikatan Bangsa-Bangsa 1948). Meskipun demikian, sebagian besar penduduk dunia tidak memiliki akses terhadap layanan dokter dan rumah sakit. Pada tahun 2017, Amerika Utara memiliki 2,7 tempat tidur rumah sakit per 1.000 orang, sedangkan Asia Selatan hanya memiliki 0,6 tempat tidur rumah sakit (WHO 2017).
Akses juga bervariasi di negara-negara berpendapatan tinggi. AS dan Swiss memiliki pengeluaran kesehatan per kapita terbesar di dunia, namun AS memiliki 60% tempat tidur rumah sakit dan dokter per 1.000 orang jika dibandingkan dengan Swiss (Papanicolas et al. 2018, WHO 2020). Pandemi COVID-19 (Propper dan Kunz 2020) serta tren sentralisasi layanan kesehatan, kekurangan dokter, dan pendanaan yang tidak mencukupi, dapat semakin membatasi akses, sehingga menciptakan gurun kesehatan (health desert), terutama di wilayah yang secara sosial ekonomi dan ras kurang beruntung. Penelitian mengenai dampak pengurangan kapasitas rumah sakit masih beragam. Kozhimannil dkk. (2018), Germack dkk. (2019), dan Gujral (2020) melaporkan dampak buruk penutupan rumah sakit, sementara Fischer dkk. (2024) tidak menemukan hasil yang sama.
Di AS, tantangan-tantangan ini tetap ada meskipun terdapat perubahan dramatis dalam belanja layanan kesehatan dan kesehatan masyarakat selama satu abad terakhir (Cutler dkk. 2019). Pada abad terakhir, belanja layanan kesehatan meningkat sepuluh kali lipat, angka kematian bayi menurun sebesar 95%, dan angka harapan hidup meningkat sebesar 45% (Costa 2015). Namun, peningkatan yang mengesankan ini belum merata di seluruh kelompok ras (Muller dkk. 2019). Pada tahun 1916, angka kematian bayi per 1.000 kelahiran hidup adalah 184,9 untuk bayi berkulit hitam dan 99,0 untuk bayi berkulit putih, sehingga menghasilkan rasio sebesar 1,9 (Singh dan Yu 2019). Pada tahun 2021, angka kematian bayi kulit hitam dan kulit putih masing-masing turun menjadi 10,6 dan 4,4, namun kesenjangannya semakin melebar hingga rasionya menjadi 2,4 (Ely dan Driscoll 2023). Oleh karena itu, meskipun terdapat penurunan yang sangat besar secara keseluruhan, kesenjangan rasial dalam angka kematian bayi saat ini lebih buruk dibandingkan pada awal abad ke-20.
Mengingat dua kenyataan ini – akses yang tidak setara terhadap layanan kesehatan dan kesenjangan ras dalam hasil layanan kesehatan – sangatlah penting untuk memahami apakah investasi pada infrastruktur layanan kesehatan dapat mengurangi kekurangan-kekurangan ini, terutama karena layanan kesehatan kini memainkan peran penting dalam masyarakat saat ini, yang menyumbang hampir 20% dari total kemiskinan. Aktivitas ekonomi AS.
Kampanye modernisasi Duke Endowment dan dampaknya terhadap sektor rumah sakit
Dalam makalah baru (Hollingsworth dkk. 2024), kami mempelajari bagaimana pendanaan untuk infrastruktur layanan kesehatan memengaruhi kapasitas layanan kesehatan dan hasil kematian, dengan fokus khusus pada ketidaksetaraan ras. Pekerjaan kami didasarkan pada eksperimen semu yang unik: program modernisasi rumah sakit berskala besar yang didukung oleh Duke Endowment di North Carolina selama paruh pertama abad ke-20. Badan amal ini membantu rumah sakit dalam memperluas dan meningkatkan fasilitas yang ada, memperoleh teknologi medis mutakhir, dan meningkatkan praktik manajemen mereka. Di beberapa komunitas tertentu, program ini juga membantu membangun rumah sakit baru atau mengubah fasilitas yang ada menjadi organisasi nirlaba. Meskipun pendanaannya baru dimulai pada tahun 1927, pada akhir tahun 1942 Endowment telah mengalokasikan lebih dari $53 juta (dalam dolar tahun 2017) kepada negara.
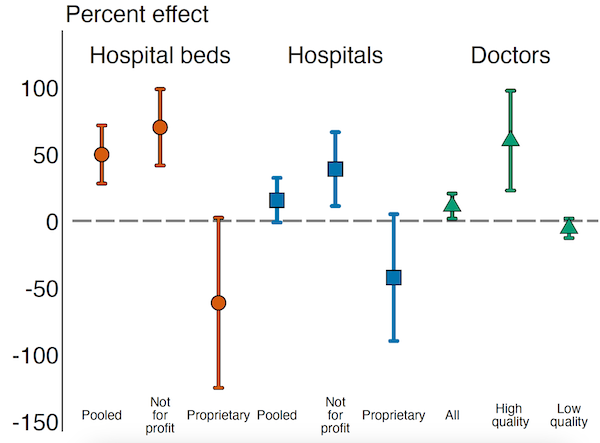
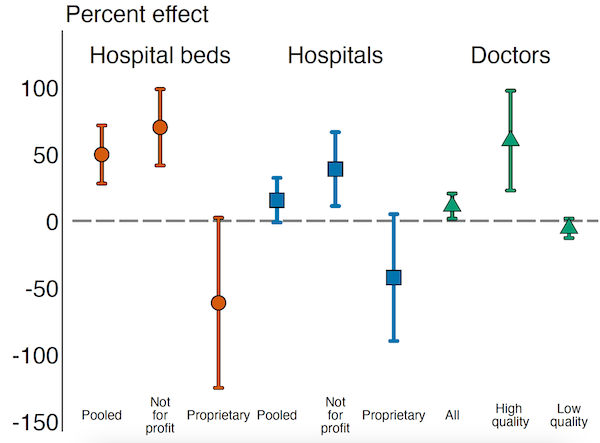
Pendanaan tersebut meningkatkan jumlah rumah sakit nirlaba per 1.000 kelahiran yang memenuhi syarat pendanaan, sekaligus menyebabkan penurunan jumlah rumah sakit nirlaba yang tidak memenuhi syarat (Gambar 1). Efek substitusi ini tercermin pada tempat tidur rumah sakit: tempat tidur nirlaba meningkat sebesar 70,1% sementara tempat tidur nirlaba menurun sebesar 61,4%. Hal ini menyebabkan peningkatan secara keseluruhan baik di institusi maupun tempat tidur. Selain itu, komunitas yang didukung mengalami peningkatan sebesar 60,2% dalam jumlah dokter berkualitas tinggi per 1.000 kelahiran dan penurunan sebesar 5,5% dalam jumlah dokter yang kurang terlatih, sehingga meningkatkan rata-rata pengetahuan medis di lokasi yang didukung oleh Endowment (Gambar 1). Dampak ini bertahan selama lebih dari 30 tahun, menunjukkan adanya peningkatan kapasitas yang bertahan lama.
Gambar 1
Dampak terhadap Kematian Bayi dan Kematian Jangka Panjang
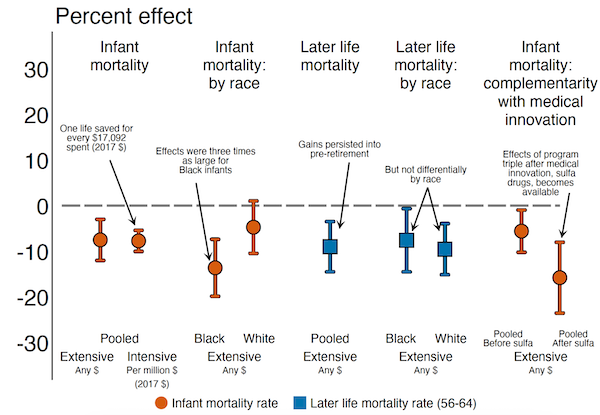
Perubahan dalam infrastruktur layanan kesehatan membantu menjelaskan temuan inti kami bahwa dukungan keuangan Duke meningkatkan hasil kesehatan di komunitas-komunitas ini, menyebabkan penurunan angka kematian bayi sebesar 7,5% (Gambar 2). Peningkatan tersebut sekitar tiga kali lebih besar pada bayi berkulit hitam (13,6%) dibandingkan dengan bayi berkulit putih (4,7%), sehingga mempersempit kesenjangan kematian bayi berkulit hitam dan putih hingga seperempatnya. Selain itu, mereka yang menerima bantuan pada saat kelahiran juga merasakan dampak kesehatan jangka panjang, dengan angka kematian jangka panjang (antara usia 56 dan 64 tahun) menurun sebesar 9,0% – manfaat yang diperoleh sama untuk kedua ras. Investasi ini hemat biaya. Satu nyawa terselamatkan untuk setiap $17.092 (dalam dolar tahun 2017) yang dibayarkan ke rumah sakit, biaya yang jauh lebih rendah dibandingkan perkiraan yang masuk akal mengenai nilai statistik kehidupan.
Gambar 2
Komplementaritas Antara Investasi Modal dan Inovasi Medis
Terakhir, kami mendokumentasikan bahwa rumah sakit yang didukung Duke menggunakan kemajuan medis baru secara lebih efektif, yang menunjukkan adanya saling melengkapi antara rumah sakit berkualitas tinggi dan intervensi medis baru (Gambar 2). Kami mengeksplorasi hal ini dengan memperkirakan interaksi antara dukungan Duke dan penemuan obat sulfa pada tahun 1937, yang secara efektif mengobati pneumonia. Kami mengamati tidak ada dampak pendanaan Duke di lokasi dengan tingkat kematian akibat pneumonia yang rendah. Di sisi lain, di negara-negara dengan tingkat kematian akibat pneumonia yang tinggi, peningkatan terjadi sebelum dan sesudah penemuan medis, namun dampaknya hampir tiga kali lebih besar di era pasca-antibiotik. Hal ini mencerminkan sifat modernisasi rumah sakit yang saling melengkapi dengan inovasi medis, yang dalam hal ini dapat dijelaskan oleh fakta bahwa Endowment menarik dokter yang lebih berkualifikasi ke wilayah tersebut dan lebih mampu memanfaatkan teknologi baru.
Kesimpulan
Kami menyimpulkan bahwa investasi pada infrastruktur layanan kesehatan: (1) mengarah pada peningkatan permanen dalam pasokan dan kualitas layanan kesehatan yang tersedia bagi penduduk yang terkena dampak; (2) memberikan manfaat kematian jangka pendek dan jangka panjang; (3) memberikan manfaat yang tidak proporsional kepada kelompok yang secara historis terpinggirkan; (4) melengkapi dan bukan menggantikan inovasi medis; dan (5) hemat biaya – setidaknya dalam kondisi di mana tingkat pasokan layanan kesehatan masih rendah, seperti yang masih terjadi di banyak negara berpendapatan rendah saat ini.
Referensi tersedia di aslinya.